電離則改正までの経緯
2012年:IEC(国際電気標準会議)は3mm線量当量を支持
2014年:IAEA(国際原子力機関)が国際基本安全基準(BSS)に取り入れ
2015年:ISO(国際標準化機構)も3mm線量当量を支持しました
日本は2021年4月施行で放射線審議会で審議し、法令改正が決定
IAEA(RPOP)では水晶体被ばくの防護啓蒙サイトがたちあがりました。
世界的に水晶体に対する動きが加速し整備されていってるのがわかります。

線量当量ってなんでしたっけ?
【線量当量】人体の被ばく線量を表す線量概念の一つ。被ばく管理(環境モニタリング・個人モニタリング等)のために、実際に測定できる量(実用量)として用いられる。
参考:環境省「放射線による健康影響等に関する統一的な基礎資料(平成26年度版)」 第1章 放射線の基礎知識と健康影響 より
1 cm線量当量 Hp(10) [Sv]
外部被ばくによって、眼の水晶体と皮膚以外の臓器・組織が受けた等価線量を評価する時、また実効線量を評価する時に用います。
3 mm線量当量 Hp(3) [Sv]
外部被ばくによって眼の水晶体が受けた線量(等価線量)を評価する時に用います。
なお、水晶体の等価線量は、場合によって70 μmあるいは1 cm線量当量で評価されることがあります。
70 μm線量当量 Hp(0.07) [Sv]
外部被ばくによって皮膚が受けた線量(等価線量)を評価する時に用います。
平成29年4月(2017)に厚労省の労働安全基準局安全衛生部長通知が発令(最初に出た通知)
次に第134回放射線審議会総会(平成29年6月16日:2017)が行われました。
・取り入れの是非ではなく取り入れを実現するための検討が必要
・実行可能性の確保のため現状を把握した上で現場や状況に合わせた適切なモニタリングや管理方法についてしめすことが必要
→原子力規制庁で検討部会の設置
その後第140回放射線審議会より具申を行ってます。
眼の水晶体に係る放射線防護の在り方について
(放射線審議会眼の水晶体の放射線防護検討部会)の概要
今後の方向性のポイント
- ソウル声明で勧告されたとおり、計画被ばく状況における職業被ばくに関する水晶体の等価線量限度を5年間の平均で20mSv/年、かつ、いずれの1年においても50mSvを超えないこととすることが適当である
- 水晶体の等価線量を算定するための実用量として、個人の外部被ばくに係る測定については現行規定を見直して3mm線量当量を法令に位置づけ、これを用いた水晶体の等価線量の算定を可能とするべきである。
- 事業者等(特に、現時点で相対的に線量が多い医療分野及び東京電力福島第一原子力発電所の廃炉作業)は、防護の最適化に取り組むことが求められる。また、医療分野については、関連学会等によるガイドラインの策定が期待され、併せて関係行政機関がこれを支援することが期待される。
- 緊急作業者に係る水晶体の等価線量限度については、現時点で変更する必要性は薄い。
→上記をうけて厚労省が「眼の水晶体の被ばく限度の見直し等に関する検討会」を設置(2018 平成30年12月に第1回目)
これにともない労働安全衛生法、放射線障害防止法(RI法)、医療法が変わりました。
これを機に厚生労働省からはリーフレットなどが発信されている。
これらの経緯などは下記を閲覧することでも確認できる
厚生労働省「眼の水晶体の被ばく限度の見直し等に関する検討会」
原子力規制委員会「眼の水晶体の放射線防護検討部会」
水晶体被ばくの測定と実際
測定
測定方法は頭頸部バッジだと、H1cmかH70μmの大きい方として現行のままであり
その頸部の個人線量計から水晶体等価線量を推測することができます。
しかしながら下記のように過大評価の傾向があるため注意が必要です。
ネックバッジの水晶体線量推定値は実際の水晶体線量とは異なり、約1.5倍過大評価する(DOSIRISとの比較)
Haga Y, Chida K, Kaga Y, et al. Occupational eye dose in interventional cardiology procedures. Scientific Reports 2017; 7(1): 1-7.
一方で均等被ばく管理では水晶体被ばくは過小評価になるとも言われています。
厚生労働省労働基準局長(2020.10.27)より 防護眼鏡等によって、低減されている状態の眼の水晶体の等価線量を正確に算定するために、適切な部位に放射線測定器を装着し、当該放射線測定器による測定結果を等価線量としても差し支えないこと。と通知されている。
→今後は頭頸部フィルムバッジの値が超える医師は水晶体近傍で測定する線量形(DOSIRISやビジョンバッジなどHp(3))を装着して管理するとよい。(参考:JSNET2020 シンポジウム)
水晶体の線量計も重要だが、基本も大事であります。
それを示すものとして下記があり、
プロテクタ内のバッジから水晶体等価線量を推定したものは相関がみられない
頭頸部バッジからの推定は相関がR2=0.8079
竹井泰孝, et al. オーバーテーブル式X線装置を用いた非血管系IVR時の水晶体等価線量測定, 2016.6.5(第12回放射線安全管理測定研修会 竹井講演)
→プロテクタ内のバッジではHp(3)は評価できない
ですので不均等被ばくのモニタリングは必ず2個目の頸部バッジが必要ということになります。
水晶体線量の測定としては
DOSIRISやVisionバッジが主に挙げられます。
DOSIRISなど(IRSN フランス)の素子はTLDセンサーで
3mmポリプロピレンカプセルで被覆→これで3mm線量当量(Hp(3))を測定ということになります。
被ばくの実際
さて、実際の医療現場では被ばく実態としてどのような報告があがっているでしょうか。
線量形を扱うメーカーはその実態を集計しやすく、下記の資料があがっています。
眼の水晶体等価線量限度を超えるのはほとんどが医療関係者
20mSv/年を超えたのは998人(医療分野全体の0.5%)
獣医療では20mSvを超える人はいなかった
千代田テクノル FBNews No.501(2018)
こちらは各業種ごとに比較したものだが、やはり圧倒的に医療分野での被ばくが多いです。
参考:職種別および頭頸部バッジ着用有無別年間平均水晶体等価線量
ナガセランダウアNLだより no515(2020)
抜粋をすると
2019年度 医療機関の年間水晶体等価線量分布n=169,299
20mSv以下 168,189
—————————-
20-50以下 940
50-100以下 154
100-150以下 15
—————————-
150より上 1
旧法令では1名が外れ値 新法令では1100人以上(約0.7%)が外れ値となるわけですね。
これは多くの病院でありうる話です。
その把握のためにも日頃から管理体制を構築し具体的な数値を列挙できるようにしなければいけない・・・が、
医療分野における個人線量計の着用者数 は30%程度(頭頸部バッジ/クイクセルバッジ)
ナガセランダウアNLだより no466.467(2016)
とされていて、異常に着用者数が少なく意識が管理へ向いていないことがわかります。
次にその中でも医療職種、特に医師と技師について見ていきましょう。
医師
脳神経血管内治療における術者水晶体線量の現状 →有意に左眼の方が線量が多いと報告された。
JSNET 2020 シンポジウム
カテ室勤務の循環器(n=52)、血管外科医(n=4)、メディカルスタッフ(n=65)の水晶体被ばく影響を調査→循環器医の52%,メディカルスタッフの42%で、水晶体被ばくによる白内障が確認. 比較対象群で同様の変化が認められたのは(10-12%)
IAEA Interventional Cardiology Congress in Latin America(SOLACI2010)
IVR術者の頭頸部ガンを調べた結果(IVR医 循環器内科医25名, 放射線科医6名で頭頸部癌を発症した31名 IVR歴12-32年)、左側が明らかに高い頻度にて発生していたとの報告もある. 85%が左側に集中している.
Roguin A, et al: Brain and Neck Tumors Among Physician Performing Interventional procedures. Am J Cardiol. 111(9): 1368-1372, 2013.
執刀医(カテ)と助手ではp=0.028で線量に差がある (n=298)
執刀の先生の左目データだけをサブ解析すると
最も高いのはdAVF(0.138±0.195)で、最も低いのがCAS(0.068±0.088)である。
JSNET 2020 シンポジウム
ERCP検査に従事するスタッフの眼の水晶体等価線量の評価
アンダーテーブルX専管型装置に比べ、オーバーテーブルX線管型装置は被ばくが約9倍に増加
オーバーテーブルX線管型装置では、スタッフの眼の水晶体等価線量が新しい線量限度を超える可能性
O’Connor U, Gallagher A, Malone L, O’Reilly G. Occupational radiation dose to eyes from endoscopic retrograde cholangiopancreatography procedures in light of the revised eye lens dose limit from the International Commission on Radiological Protection. Br J Radiol 2013;86(1022):20120289.
非血管系IVR領域における医療従事者の水晶体線量評価に関する多施設共同研究の結果
医師は左眼位置で線量が高くなる傾向がある
→左眼の方がX線管に近い場合が多い
→3mm線量当量換算係数を1.29と仮定すると1)、31名中12名が年間20mSvを超える可能性あり(防護眼鏡未装着時)
1)Behrens R. Radiat Prot Dosim. 2011; 147:373-379.
松原孝佑 第3回放射線審議会 眼の水晶体の放射線防護検討部会 資料
ちなみに診療科別では
20mSvを超える中では循環器内科が最も多く、次点で消化器内科である。
50mSvを超えるとなると今度は最も多い割合が消化器内科となる。
医療放射線防護連絡協議会 第42回「医療放射線安全フォーラム」配布資料より
よく使う術場イメージでは整形外科も高くなってもおかしくはないはずです。
ところが意外とデータとしては高くないのです。
なぜでしょう?
整形外科医に行った意識調査では「職業被ばくに気をつけていますか?」という内容で、過半数が気をつけているとの回答でした。(が、同時に手術時バッジ未着用者も多いため、本来被ばくしている層が洗い出されていない・防護意識が高い層が調査結果をよくしている可能性もある・・・また、意識は高いが具体的管理方法が周知されていない可能性も)
実際にフォーラムで報告されたアンケートです。
「職業被ばくに気をつけていますか?」
非常に気をつけている:30%(33名)
少し気をつけている:67%(74名)
どちらでもない:1.8%(2名)
気をつけてない:0.9%(1名)
「手術で放射線利用の際に使用している防護具はありますか?」
全身防護:66.3%
股間防護:23.6%
ゴーグル:25.4%
甲状腺:11.8%
手袋:17.2%
「手術の際に放射線測定バッジをつけていますか?」
頭部:14.5%
胸部:27.2%
手指:10.9%
眼:0.9%
(補足:資料中でも100%になっていない)
医療放射線防護連絡協議会 第42回「医療放射線安全フォーラム」配布資料より抜粋
技師
一般撮影での介助時の従事者の被ばくを見てみよう。
・一般撮影での撮影介助時の空間線量1)
1)社団法人 福岡県放射線技師会, 医療従事者向け被ばく防護マニュアル
胸部撮影(入射表面線量0.3mGy) →照射野端から40cmで2.6μGy
腹部撮影(入射表面線量1.75mGy) →照射野端から30cmで57μGy
→腹部介助230回(1.2回/日、200日)で20mSv *40keVでHp(10, 0°)/Ka≒1.5
ポータブル撮影(照射野中心から50cm) →2.9μSv(胸部)、11μSv(腹部)
一般撮影での介助者の水晶体被ばくの実態調査2)
2)竹井泰孝 他, 放射線防護部会誌 16(2), 2017, 10-13.
一定の割合で介助が必要
→ある病院では2%(465/26489件)で介助3)
→胸部撮影が約4割、股関節撮影が約3割
一般撮影の介助でも相当の被ばくあり
→小型線量計を防護メガネ外に貼付、最大0.63mSv/月(7.6mSv/yに相当)
防護メガネの内側で半減する
被ばく量は介助回数に依存するため、施設の規模や特性により幅がある
藤淵俊王 第3回放射線審議会 眼の水晶体の放射線防護検討会 資料
一般撮影においても防護眼鏡の着用の必要性がうかがえます。
また、気をつけなければいけないのはCTでの介助やCTガイド下生検です。
乳児小児や、体動が著しい患者に対し手で抑えて撮影する場合や
挿管介助に入る場合の被ばく、バッグバルブマスクの補助換気をする場合の被ばくなど
多数の被ばく機会があります。
特に撮影線量の量の違いが大きいことや、Dual Energyでの撮影は
介助者への水晶体被ばくへの影響は無視できないでしょう。
水晶体線量形の必要性と防護眼鏡の特性
水晶体線量形は全員に必要か?
件数がかさんでくることを考えると線量限度を気にした方が良いです。
全員にやるとなるとコストが非常にかかります。
日本放射線看護学会ではそのあたりのガイドラインを公表しています。
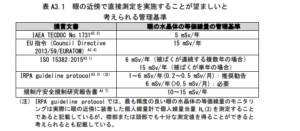
引用:⼀般社団法⼈ ⽇本放射線看護学会「看護職のための眼の⽔晶体の放射線防護ガイドライン」
こちらではそこそこ基準が厳しめですが、各施設において法令における被ばく基準をクリアできるような対策が求められます。安全側に寄り添うのであれば、それなりの予算と手間が必要となるでしょう。
防護メガネの使用法
防護具による水晶体線量低減効果ですが、当然のことながら防護用具が多いほど効果は高いです。
Goggle+Board<Goggle<Board<None
*防護板も使い方を検討しなければいけない(防護板自体の遮蔽効果は高い)
JSNET 2020シンポジウム
ですがやはり正しい使用法を身につけないと、理想通りとはいかないようです。
Goggleの低減効果はカタログ値では66%くらいといわれているが、
ファントム実験では65%、臨床での評価は50-60%となる
つける際の顔との位置が変わる
JSNET 2020 シンポジウム
また、防護眼鏡も種類があり、鉛の種類による重さや、前面のみ遮蔽するタイプだったり側面まできっちりカバーされてるタイプもあります。物によっては顔が重くて肝心の手技がしづらいなども課題として存在します。術者のパフォーマンスを下げないために、過度なプロテクター装着よりも、装置側でも工夫をすることが肝要です。
使用感について検証したものが以下となります。
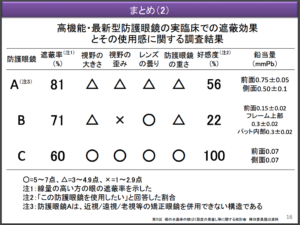
引用:眼の水晶体の被ばく限度の見直し等 に関する検討会 参考資料2「第5回 眼の水晶体の被ばく限度の見直し等に関する検討会 欅田委員提出資料」より抜粋
防護メガネ防護効果についてもう少し詳しく見ていきましょう。
眼球表面線量比は、なしを1とした時
0.07mmPb 0.4(60%の防護効果)
0.5mmPb 0.23?
0.75mmPb 0.13?
0.75mmPb OverGlasses 0.1
宮島隆一他:The Non-uniform Exposure of Medical Staffs in X-ray Computed Tomography Examination. 日本放射線技術学会放射線防護部会誌, 16(1), 16-20, 2016.
メガネの効果=グラス+デザイン
防護メガネ有無の比較→線量低減率9-62%=メガネの真の遮蔽効果
グラス内外の比較→49-80%≒グラスの遮蔽効果
(真の遮蔽効果よりも過大評価)
→いずれも鉛当量0.75mmPb
頭部の向きと遮蔽効果
線量低減率
→線源に正対しないと遮蔽効果は減弱
→グラス内面での測定は効果減弱を過小評価
→DOSIRISの位置(目尻)でも過小評価の恐れ
また、メガネの掛け方が鼻根部ではなく、鼻の中央まで下がっていると隙間があいて散乱線が入りやすくなるとされています。
これらから防護メガネ使用時の注意点としてこうまとめられます。
- 60%程度から遮蔽効果がある
- 遮蔽率と共に使用感も重要
- 遮蔽効果は頭部やメガネ、線源の位置関係に影響
- メガネが線源に正対していない場合、遮蔽効果は低下
- メガネと顔面の隙間が多い場合、遮蔽効果が低下
- メガネ内面に貼付した線量計はメガネの遮蔽効果を捉えにくく、水晶体等価線量を過小評価する可能性
ただ気になるのは遮蔽板の透過性の検証がどこまで行われているのかは興味深いところです。
人間の心理的に、視界が見えづらいと適切な使用がそもそも低減したり、顔をだしたりしがちではないかと思います。
見えづらさと実際の従事者の線量でいえば、見えづらい方が線量は上がってるのではないか?
→そうなると過度な汚れや、損傷による視界不良は、適切に交換する理由の一つになり得るでしょう。
散乱線は遮蔽体を回り込むように分布しますので、防護メガネの最内側は最も遮蔽し、離れるほど周囲散乱線の入り込みの影響で線量は高くなると考えられます。線量分布的にはメガネのレンズ内側中心に低いことが予想されるのではないでしょうか(イメージとして遮蔽板と同じような感じ)
つまり顔との密着度を上げるのと、遮蔽板に近づくのでは同じ原理な気もしますのでそのあたりもイメージしておくと現場で自然と正しい使い方が身につくと思います。
放射線と白内障 <<Back Next>> 1人の術者の年間手技数シミュレーション